La entrada México y el reto de los especialistas en rehabilitación pulmonar se publicó primero en RESPIRAR.
]]>Secuelas respiratorias, neurológicas y emocionales, son apenas algunas de las consecuencias que podría dejar a su paso el coronavirus, tanto en pacientes que presentaron la enfermedad en su forma más grave o incluso casos leves, señalan médicos especialistas.
El médico Luis Antonio Gorordo, jefe de terapia intensiva del Hospital Juárez de México, advierte que si bien México y los especialistas en rehabilitación pulmonar todavía no cuenta con la información necesaria para poder realizar un amplio análisis sobre las secuelas que generaría el coronavirus, ya existen casos que abren el panorama sobre lo que sería el posCovid en México.
Gorordo detalla que el coronavirus presenta al menos tres secuelas muy tempranas: las respiratorias, las cuales se presentan de una forma más importante que en pacientes con neumonía y que estuvieron en terapia intensiva o sedados, los cuales generalmente tienen una recuperación pulmonar aceptable y con el retorno a una actividad física considerada de regular a buena, o que incluso al salir del hospital no requieren oxígeno.
Situación diferente a lo que se vive en los pacientes de coronavirus, que al salir del hospital, muchas veces requieren de un tanque de oxígeno o les falta el aire con el menor movimiento o desplazamiento.
“Es una secuela que no es típica del resto de las neumonías o infecciones pulmonares graves”, puntualiza el médico.
Además hay una secuela neurológica, la cual se presenta en pacientes que tras estar sedados, despiertan de una forma muy agitada o violenta, lo cual provoca delirio o alucinaciones.
“En Covid, el porcentaje de pacientes que tiene delirio al despertar es muy alto. El delirio a corto, mediano y largo plazo está asociado a diferentes tipos de demencia, como el Alzheimer”.
En muchos de los pacientes, incluso jóvenes que tuvieron delirio al despertar de terapia intensiva, van a tener en algún momento algún tipo de secuela cognitiva o neurológica, agrega el médico. “Por ejemplo, de la memoria, del pensamiento abstracto, de numeración y las cuales van a requerir manejos específicos”.
Otra consecuencia es la emocional, ya que se indica que muchos pacientes después de contraer Covid-19 presentan un estrés postraumático.
“Estar en una terapia intensiva es la tercer causa registrada a nivel mundial del trastorno de estrés postraumático, detrás de desastres naturales y sobrevivientes de guerras”.
El médico encargado del área de terapia intensiva detalla que durante 2019 fueron atendidos poco más de 400 pacientes, mientras que en cuatro meses y medio de la pandemia van más de 250.
El tiempo estimado de rehabilitación respiratoria para pacientes graves de Covid-19 podría ser de tres a seis meses como mínimo, con una rehabilitación física de hasta 1 año.
Un paciente intubado puede permanecer entre ocho y 12 días en este proceso, para después pasar de una a dos semanas en el área de hospitalización, lo que significa casi un mes en una unidad médica.
Se puntualiza que todos los pacientes hospitalizados de coronavirus tendrán una secuela a corto o largo plazo; sin embargo, aquellos pacientes que requirieron intubación serán los que presentarán las secuelas más graves. Quienes lo hicieron de manera ambulatoria, podrían presentar secuelas como trastornos para dormir, dolores musculares, falta de respiración y pérdida de masa muscular.
Cifras oficiales de la Secretaría de Salud indican que 72% de los pacientes enfermos de coronavirus, y que fueron intubados, perdieron la vida.
Expertos, escasos
A nivel nacional sólo habría 74 especialistas en rehabilitación pulmonar, mientras que el IMSS sólo cuenta con 185 unidades para ello, lo cual genera un reto considerable para México y los especialistas en rehabilitación pulmonar así como para el sistema de salud, ya que tendría que cubrir la necesidad de rehabilitación de por lo menos 300,000 personas que, hasta el momento, se han contagiado y recuperado de coronavirus.
María Jaime Esquivas, doctora en rehabilitación con alta especialidad de la zona sur del IMSS en la Ciudad de México, explica que la rehabilitación pulmonar es parte de la estrategia de este instituto para atender y ayudar a los pacientes de esta enfermedad.
Y es que el coronavirus, además de afectar la parte respiratoria, también afecta a múltiples órganos, lo que deja secuelas visibles como dificultades para respirar, fatiga, o la persistencia de una tos seca.
Sin embargo, la especialista advierte que también puede provocar afectaciones cardiacas como arritmias y cardiopatías; renales; de páncreas; y una afectación importante al sistema nervioso, como pérdida del olfato, del gusto o incluso eventos vasculares cerebrales; además de generar lesiones musculares por la pérdida de masa.
En el caso de los pacientes intubados, la doctora señala que dicha intervención crea una debilidad que no va a afectar sólo a músculos periféricos, sino también a músculos de la respiración e incluso de la masticación.
Asimismo, dejará complicaciones difíciles de revertir en personas con enfermedades crónicas como la diabetes, obesidad y tabaquismo.
“La intensión del IMSS es crear conciencia y programas para poder dar atención de la forma más temprana posible a las secuelas que se esperan”, concluyó.
La entrada México y el reto de los especialistas en rehabilitación pulmonar se publicó primero en RESPIRAR.
]]>La entrada Seguimiento del recién nacido de alto riesgo se publicó primero en RESPIRAR.
]]>Si su bebé nació con alguna de las siguientes condiciones pertenece a la población de alto riesgo:
- Haber nacido pesando menos de 1,500 gramos o menor de 32 semanas de gestación.
- Haber sido clasificado como peso bajo (< del percentil 3 para edad gestacional).
- Falta de oxígeno al nacer (Asfixia con encefalopatía hipóxico-isquémica, incluso con necesidad de hipotermia).
- Enfermedad pulmonar crónica (displasia broncopulmonar), hemorragia intraventricular o alguna lesión cerebral.
- Malformaciones mayores.
- Examen neurológico anormal cuando se da de alta (esto lo hace su neonatólogo o neurólogo).
Su médico es el adecuado para saber si su bebé pertenece a la población de alto riesgo y si se beneficiaría de un programa de seguimiento especializado.
Estos programas incluyen seguimiento por diferentes especialidades según las necesidades de los bebés, siempre dirigidos por un neonatólogo experto en seguimiento del recién nacido de alto riesgo.
Hasta la fecha la rehabilitación pulmonar o fisioterapia respiratoria en los recién nacidos de alto riesgo ha sido infravalorada, poco trabajada y sabemos que es sumamente importante (y está demostrado) restablecer la función respiratoria en bebés que padecen enfermedad pulmonar crónica o alguna condición que merme la respiración, con el fin de prevenir complicaciones graves y mejorar la calidad de vida. Si tu bebé estuvo en terapia intensiva al nacer y padece de secuelas respiratorias o neurológicas, acude con nosotros para que sea valorado por un experto en rehabilitación pulmonar pediátrica y descubrir si tu bebé se puede beneficiar de nuestras terapias.
La entrada Seguimiento del recién nacido de alto riesgo se publicó primero en RESPIRAR.
]]>La entrada Síndrome post COVID-19 se publicó primero en RESPIRAR.
]]>Incluso algunos de los que tuvieron síntomas leves y recibieron un resultado de PCR negativo, padecen síntomas debilitantes y cambiantes, que algunos especialistas atribuyen al efecto inflamatorio del SARS-COV-2 y otros, a las consecuencias habituales de una virosis.
Un reciente artículo publicado en el British Medical Journal hizo un sumario de las manifestaciones de este extraño síndrome post COVID-19, también llamado en inglés “long COVID”, que afecta a alrededor del 10% de los pacientes. Los expertos británicos recomendaron reiniciar lentamente el ejercicio físico aeróbico, con caminatas o Pilates, inicialmente.
“El ejercicio cardiovascular intenso debería ser evitado durante 3 meses en todos los pacientes que desarrollaron una miocarditis o pericarditis”, señalaron Trisha Greenhalgh, especialista en atención primaria, y sus colegas británicos. “Los atletas deben descansar entre 3 y 6 meses antes de hacer controles de seguimiento y retomar de acuerdo con su estado funcional, marcadores y ausencia de alteraciones en el ritmo cardíaco”.
Por su parte, el cardiólogo argentino Roberto Peidro, director del Instituto de Ciencias del Deporte de la Fundación Favaloro, también aconseja a quienes han tenido COVID-19 retomar lentamente el deporte recreativo, con caminatas o bicicleta, y realizar una consulta cardiológica antes de retomar la actividad física, para evaluar la conveniencia de un electrocardiograma o ecocardiograma, dependiendo del grado de enfermedad padecida.
Impacto cardiovascular
La enfermedad cardíaca durante la etapa aguda del COVID-19 ofrece un pronóstico sombrío en los pacientes internados. De ahí que los cardiólogos se enfoquen en las arritmias, miocarditis, miocardiopatíaspor estrés (síndrome de Takotsubo), muertes súbitas y pericarditis que sufren algunos pacientes con COVID-19, y en resolver las emergencias durante el pico de la pandemia.
Según una reciente revisión de Nature, quienes tienen antecedentes cardíacos y factores de riesgo como diabetes, hipertensión y obesidad tienen más probabilidades de morir en la fase aguda de la enfermedad.
Un flamante meta-análisis de 21 estudios observacionales con más de 77.000 pacientes de Estados Unidos, Europa y Asia, publicado en PLOS ONE, confirma que tener comorbilidades cardiovasculares o factores de riesgo aumenta el riesgo de complicaciones y muerte durante una hospitalización por COVID-19.
Pero la inflamación y a hipercoagulabilidad que genera el nuevo coronavirus podrían conducir a tromboembolismos e insuficiencia cardíaca también a largo plazo, teorizan algunos especialistas.
“La afección cardiovascular en sus diferentes manifestaciones es central a la hora de comprender el modo de acción del virus, y la forma de muerte de muchos de los pacientes”, señalaron el cardiólogo Alberto Fernández y sus colegas argentinos en una revisión publicada en el último número de la Revista Argentina de Cardiología.
Los autores argentinos de la revisión estiman que se produce injuria miocárdica –evidenciada por la elevación de troponina- en 20 a 30% de los casos hospitalizados por COVID-19. Pero algunos cardiólogos de países que ya pasaron la primera ola de la pandemia advierten que hay que mirar también al día después del COVID-19, ya que las secuelas cardíacas podrían ser más duraderas de lo que hoy se cree.
Dudas sobre secuelas
Las consecuencias tardías del COVID-19 comienzan a aflorar no sólo a nivel respiratorio sino también neurológico y cardiovascular. Aunque no hubieran tenido síntomas graves, entre 60 y 78% depacientes con COVID-19 mostró inflamación e injuria miocárdica después de dos meses del diagnóstico, según un estudio realizado en la Universidad de Frankfurt con resonancia magnética cardíaca.
“Hay que prestarle atención a este estudio pero no alarmarse”, evalúa Peidro, asesor del Consejo de Cardiólogía del Ejercicio de la SAC. “Es un estudio con imágenes en solo 100 pacientes y sería temerario decir a partir de esto que el 70% de las personas que han tenido COVID 19 va a padecer insuficiencia cardíaca”, señala el cardiólogo. “Todavía es muy pronto para saber cuáles podrían ser las secuelas a nivel cardíaco del COVID-19”, insiste Peidro.
Coincide Javier Guetta, jefe de Cardiología del CEMIC y uno de los autores de la revisión publicada en la RAC. “No sabemos si habrá secuelas cardiovasculares a futuro, hace falta tiempo para estudiar a quienes tuvieron COVID-19 y, especialmente, a los casos leves, en los que se conoce todavía menos la prevalencia de afectación cardiovascular”.
Por lo pronto, dice Guetta, “Sabemos que cualquier paciente que haya tenido neumonía grave de la comunidad, puede continuar con síntomas (disnea, fatiga) durante 30 a 60 días después de padecerla. ¿Por qué deberíamos esperar lo contrario en los pacientes con neumonía por SARS-COV-2?”, se pregunta Guetta.
El estudio prospectivo DISCOVER, realizado en Gran Bretaña, mostró que tres cuartos de los pacientes internados por COVID-19 tienen síntomas (que van desde el insomnio a la fatiga) entre 8 y 12 semanas después de darles el alta. Pero los síntomas persistentes se resuelven sin mayores secuelas a nivel pulmonar, según una publicación preliminar de los resultados. En cualquier caso, los investigadores británicos recomiendan un enfoque holístico para la rehabilitación.
En cuanto a los niños, preocupan los casos de síndrome inflamatorio multisistémico posteriores a COVID-19 que se siguen reportando en el mundo. Si bien son relativamente pocos, estos casos de enfermedad similar al Kawasaki revelan que el virus SARS-COV-2 puede tener consecuencias después de la etapa aguda.
Por el momento, se sigue investigando sobre el “long COVID” y el síndrome post COVID-19. “Ante una enfermedad nueva, lo recomendable es mantener la mente abierta y escuchar a los pacientes; eso nos permitirá conocer y entender esta nueva enfermedad”, concluye Guetta.
La entrada Síndrome post COVID-19 se publicó primero en RESPIRAR.
]]>La entrada Rehabilitación respiratoria en los niños se publicó primero en RESPIRAR.
]]>Un programa de rehabilitación respiratoria tiene como objetivo obtener un alto grado de independencia y participación del niño en su comunidad, fomentando el autocuidado y un estilo de vida saludable, lo que impactará en los factores que estén deteriorando la calidad de vida relacionada a la salud.
Existe evidencia sobre los efectos beneficiosos del ejercicio como estrategia terapéutica, por ende, su inclusión debe siempre estar considerada como un aspecto relevante de los programas de rehabilitación de los pacientes respiratorios crónicos.
La mayoría de las enfermedades respiratorias crónicas (ERC) implican un progresivo deterioro de la funcionalidad e independencia del niño, en las actividades propias de su crecimiento y desarrollo, con exacerbaciones que pueden requerir consultas a los servicios de urgencia y/o ingresos hospitalarios.
En una mirada integral de manejo óptimo de estos niños, es necesario concertar y aunar esfuerzos humanos y materiales para controlar los síntomas, mejorar el pronóstico, frenar la progresión de la enfermedad y sus complicaciones, evitar las exacerbaciones y disminuir las hospitalizaciones.
REHABILITACIÓN RESPIRATORIA
Los niños con ERC se caracterizan por presentar síntomas respiratorios permanentes que los acompañan por toda la vida, o por un largo período de ella, lo que lleva a una frecuencia elevada de controles y tratamiento farmacológico prolongados y variados.
Su función pulmonar está deteriorada y la capacidad física, tanto para realizar ejercicios como para las actividades de la vida diaria, está disminuida, lo que incide en el deterioro de su calidad de vida y la de su familia.
La rehabilitación respiratoria (RR) es una estrategia de manejo de las ERC que tiene como objetivos centrales obtener en el niño, el mayor potencial en cuanto a funcionalidad física, emocional y social y con ello, permitir el mayor grado de independencia y participación en su comunidad con la menor sintomatología posible.
La RR es una intervención multidisciplinaria, basada en la evidencia, que se realiza con protocolos personalizados en pacientes con ERC y alteración de las actividades de la vida diaria. Su objetivo es reducir síntomas, optimizar el estado funcional, aumentar la participación social y reducir los gastos en salud.
Los programas de RR buscan controlar, aliviar y revertir, tanto como sea posible, los síntomas, mejorar la capacidad de ejercicio y aumentar la independencia en las actividades básicas de la vida diaria.
No existe un criterio específico de función pulmonar que indique la necesidad de RR, por lo tanto, son los síntomas, las discapacidades y la falta de participación social las que determinan la inclusión en un programa. Se debe tener en cuenta, que uno de los factores principales para lograr una adherencia adecuada al programa, es la motivación del niño y su familia.
CRITERIOS DE REFERENCIA Y SELECCIÓN DE PACIENTES
La RR está indicada para niños y adolescentes portadores de ERC que, teniendo un óptimo manejo terapéutico, persisten sintomáticos. El paciente ideal para acceder a un programa de RR es aquel que tiene una enfermedad pulmonar moderada a severa, estable, con un tratamiento médico óptimo, con alta motivación y participación activa de su familia.
LA RR comprende 3 componentes fundamentales. Estos son: Educación, evaluación y tratamiento.
I. EDUCACIÓN
Los propósitos centrales del componente educación durante el programa de rehabilitación respiratoria en niños, buscan maximizar la adherencia al tratamiento integral de su ERC y las comorbilidades asociadas, junto con entregar y supervisar las directrices que fomenten el autocuidado y un estilo de vida saludable. Es importante reforzar todo lo relacionado con prevención de factores de riesgo como el consumo de tabaco activo o pasivo y la contaminación intra y extradomiciliaria.
II. EVALUACIÓN
Los niños que ingresan a un programa de RR deben cumplir distintas evaluaciones que permitan cuantificar y cualificar el nivel de deterioro que la enfermedad ha producido en ellos, así como también medir los resultados obtenidos con las intervenciones terapéuticas indicadas.
Las evaluaciones deben contemplar la objetivación de la función pulmonar y el déficit funcional presente, especialmente, aquellas que impactan la capacidad física para realizar las actividades cotidianas, entre ellas, la tolerancia al ejercicio.
III. TRATAMIENTO
Los niños y adolescentes con ERC pueden tener un desacondicionamiento físico general como consecuencia del compromiso pulmonar de su enfermedad de base. A partir de esto, es necesario establecer programas de entrenamiento físico en aquellas enfermedades con compromiso de la musculatura general, en especial el asma y la fibrosis quística (FQ).
Los niños con asma, en especial aquellos recién diagnosticados o con pobre control de la enfermedad pueden ser menos activos físicamente que niños sanos. El incremento de la actividad física se ha asociado con una mejor calidad de vida, incremento de la condición cardiorrespiratoria y disminución de la morbilidad.
CONCLUSIÓN
El objteivo de la rehabilitación respiratoria en los niños, es obtener el mayor potencial en funcionalidad física, emocional y social de los pequños afectados por una enfermedad respiratoria crónica, es una responsabilidad de los profesionales del equipo de salud, que sin duda tendrá un impacto en el niño, su familia y la comunidad.
Es tarea primordial que nuestros pacientes respiratorios crónicos cuenten con un equipo de salud multidisciplinario que otorgue una visión complementaria de este complejo estado de salud.
La entrada Rehabilitación respiratoria en los niños se publicó primero en RESPIRAR.
]]>La entrada Síntomas de COVID-19 ¿Cómo identifcar y actuar rápidamente? se publicó primero en RESPIRAR.
]]>- Cualquiera puede tener síntomas de leves a graves de COID-19.
- Los adultos mayores y las personas con afecciones subyacentes graves, como enfermedades cardiacas o pulmonares o diabetes, parecen correr mayor riesgo de presentar complicaciones más graves a causa del COVID-19.
Esté atento a los síntomas
Los síntomas notificados por personas con COVID-19 varían desde aquellos que presentan síntomas leves hasta quienes se enferman gravemente. Los síntomas pueden aparecer de 2 a 14 días después de la exposición al virus. Las personas con estos síntomas podrían tener COVID-19:
- Fiebre o escalofríos
- Tos
- Fatiga
- Dolores musculares y corporales
- Dolor de cabeza
- Pérdida reciente del olfato o el gusto
Esta lista no incluye todos los síntomas posibles. Los CDC seguirán actualizando esta lista a medida que aprendamos más acerca del COVID-19.
Debido a que estos síntomas también se presentan en un resfriado común, es importante conocer otros que se pueden presentar:
- Dificultad para respirar (Disnea)
- Congestión nasal (Rinorrea)
- Náuseas o vómitos
- Dolor de garganta y/o
- Diarrea
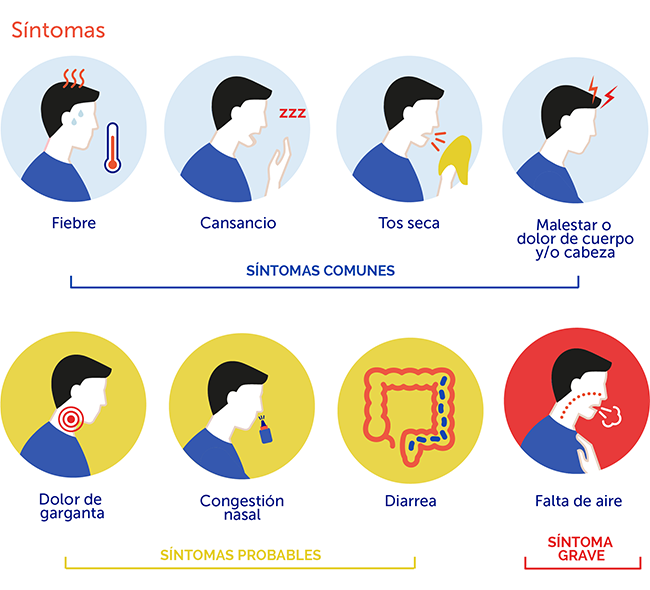
Hay personas que no desarrollan ningún síntoma o presentan síntomas leves. La mayoría de las personas se recupera de la enfermedad sin necesidad de realizar ningún tratamiento especial.
Sin embargo, quienes presentan fiebre, tos y dificultad para respirar deben buscar atención médica inmediata. 1 de cada 6 personas que contrae COVID-19 desarrolla una enfermaedad grave y tiene dificultad para respirar.
¿Por qué algunas personas son más vulnerables que otras?
Los adultos mayores y las personas con condiciones preexistentes como hipertensión arterial, cáncer, enfermedades respiratorias crónicas como asma, problemas cardiacos o diabetes, tienen más probabilidades de desarrollar una enfermedad grave al momento se ser contagiados con COVID 19, porque sus anticuerpos no están lo suficientemente preparados para atacar al virus.
Es por ello que deben tener mayor precaución y seguir con las recomendaciones de higiene indicadas por las autoridades sanitarias.
Cuándo buscar servicios médicos de emergencia
Esté atento a los signos de advertencia de emergencia* del COVID-19. Si alguien presenta alguno de estos signos, busque atención de servicios médicos de emergencia de inmediato:
- Dificultad para respirar
- Dolor o presión persistente en el pecho
- Confusión
- Incapacidad de despertarse o permanecer despierto
- Coloración azulada en los labios o el rostro
*Esta lista no incluye todos los síntomas posibles. Llame a su proveedor de servicios médicos por cualquier otro síntoma grave o que le preocupe.
Llame al 911 o llame antes a su centro de emergencias local: notifique al operador que necesita atención para alguien que tiene o podría tener COVID-19.
La entrada Síntomas de COVID-19 ¿Cómo identifcar y actuar rápidamente? se publicó primero en RESPIRAR.
]]>La entrada ¿Qué es la rehabilitación pulmonar? se publicó primero en RESPIRAR.
]]>La rehabilitación pulmonar es un programa para personas que tienen problemas respiratorios crónicos. Puede ayudar a mejorar su capacidad de realizar tareas diarias y calidad de vida. La rehabilitación pulmonar no reemplaza su tratamiento médico, sino que se utiliza en forma conjunta.
La rehabilitación pulmonar suele ser un programa ambulatorio que se realiza en un hospital o clínica. Algunas personas la reciben en sus hogares. Usted trabaja con un equipo de proveedores de atención médica para encontrar formas de disminuir sus síntomas, aumentar su capacidad de hacer ejercicio y facilitar sus actividades diarias.
¿Quién necesita de rehabilitación pulmonar?
Es posible que su proveedor de atención médica le recomiende la rehabilitación pulmonar si tiene una enfermedad pulmonar crónica u otra afección que le dificulte la respiración y limite sus actividades. Por ejemplo, puede ayudarle si:
- Tiene EPOC (enfermedad pulmonar obstructiva crónica): Los dos tipos principales son el enfisema y la bronquitis crónica. En la EPOC, sus vías respiratorias (los conductos que llevan el aire hacia y desde sus pulmones) están parcialmente bloqueadas. Esto dificulta la entrada y salida del aire
- Tiene una enfermedad pulmonar intersticial, como sarcoidosis y Fibrosis pulmonar: Con el tiempo, estas enfermedades causan cicatrización de los pulmones. Esto hace que sea difícil obtener suficiente oxígeno
- Tiene fibrosis quística: Una enfermedad hereditaria que causa una mucosidad espesa y pegajosa que se acumula en los pulmones y bloquea las vías respiratorias
- Necesita una cirugía de pulmón: Es posible que tenga rehabilitación pulmonar antes y después de una cirugía de pulmón, con el fin de ayudarle a prepararse y recuperarse de la cirugía
- Tiene un trastorno de desgaste muscular que afecta los músculos que se usan para respirar: Un ejemplo es la distrofia muscular
La rehabilitación pulmonar funciona mejor si la inicia antes de que su enfermedad sea grave. Sin embargo, incluso las personas que tienen enfermedad pulmonar avanzada pueden beneficiarse de esta rehabilitación.
¿En qué consiste la rehabilitación pulmonar?
En su primera cita de rehabilitación pulmonar, su equipo de proveedores de atención médica le preguntará sobre su salud. Le harán pruebas de función pulmonar, ejercicio y posiblemente análisis de sangre. Su equipo revisará su historia clínica y tratamientos actuales. Puede consultarle sobre su salud mental y su dieta. Luego trabajarán juntos para crear un plan adecuado para usted. Este puede incluir:
- Entrenamiento de ejercicios: Su equipo creará un plan de ejercicios para mejorar su resistencia y fuerza muscular. Es probable que ejercite sus brazos y sus piernas. Puede usar una cinta para correr, una bicicleta estacionaria o pesas. Es posible que deba comenzar lentamente y aumentar la intensidad a medida que se fortalece
- Consejería nutricional: Tener sobrepeso o bajo peso puede afectar su respiración. Un plan de alimentación nutritivo puede ayudarlo a lograr un peso saludable
- Educación sobre su enfermedad y cómo controlarla: Esto incluye aprender cómo evitar las situaciones que empeoran sus síntomas, cómo evitar las infecciones y cómo y cuándo tomar sus medicamentos
- Técnicas para evitar cansarse: Su equipo puede enseñarle formas más fáciles de hacer las tareas diarias. Por ejemplo, puede aprender maneras de evitar estirarse, levantarse o doblarse. Esos movimientos dificultan la respiración, ya que consumen energía y hacen que los músculos abdominales se tensen. También puede aprender cómo lidiar mejor con el estrés, ya que el estrés también puede consumir energía y afectar su respiración
- Técnicas de respiración: Aprenderá formas para mejorar su respiración. Estas técnicas pueden aumentar sus niveles de oxígeno, disminuir la frecuencia con la que respira y mantener las vías respiratorias abiertas por más tiempo
- Consejería psicológica y/o apoyo grupal: Puede ser aterrador tener problemas para respirar. Si tiene una enfermedad pulmonar crónica, es más probable que tenga depresión, ansiedad u otros problemas emocionales. Muchos programas de rehabilitación pulmonar incluyen consejería y/o grupos de apoyo. Si no, su equipo de rehabilitación pulmonar puede remitirlo a una organización que los ofrece
La entrada ¿Qué es la rehabilitación pulmonar? se publicó primero en RESPIRAR.
]]>La entrada Como respirar cuando le falte el aliento se publicó primero en RESPIRAR.
]]>¿Le ha pasado que se le va el aire y puede sentir desperación? Aquí le damos un tipo de como respirar cuando le falte el aliento.
La respiración con los labios fruncidos ayuda a usar menos energía para respirar. Puede ayudar a relajarse. Cuando le falta el aliento, ayuda el hecho de disminuir el ritmo de la respiración, y esto puede ayudarlo a sentirse con menos dificultad para respirar.
Utilice la respiración con los labios fruncidos cuando haga cosas que lo dejen sin aliento, como:
- Hacer ejercicio
- Agacharse
- Levantar algo
- Subir escaleras
- Sentir ansiedad
Usted puede practicar la respiración con los labios fruncidos en cualquier momento. Trate de practicarla 4 o 5 veces al día cuando:
- Vea televisión
- Use la computadora
- Lea un periódico
Cómo respirar con los labios fruncidos cuando le falte el aliento
Los pasos para realizar la respiración con los labios fruncidos son:
- Relaje los músculos del cuello y los hombros.
- Siéntese en una silla cómoda con los pies en el suelo.
- Inhale lentamente por la nariz en 2 tiempos.
- Sienta cómo se agranda el vientre a medida que inhala.
- Frunza los labios como si fuera a silbar o a apagar una vela.
- Exhale lentamente por los labios en 4 o más tiempos.
Exhale normalmente. NO fuerce el aire a salir. NO contenga la respiración cuando esté respirando con los labios fruncidos. Repita estos pasos hasta que la respiración se haga más lenta.
Otra opción para mejorar la respiración y fortalecer los pulmones son los respiradores Powerbreathe los cuales puedes adquirir aquí: powerbreathe.com.mx
La entrada Como respirar cuando le falte el aliento se publicó primero en RESPIRAR.
]]>